
通信作者:余之刚教授


执笔者:周飞(右上),于理想(右下),余之刚(左)
【引用本文】中华医学会外科学分会乳腺外科学组. 乳腺炎症性疾病诊治临床实践指南(2025版)[J]. 中国实用外科杂志,2025,45(12):1379-1382.
乳腺炎症性疾病诊治临床实践指南(2025版)
中华医学会外科学分会乳腺外科学组
中国实用外科杂志,2025,45(12):1379-1382
通信作者:余之刚,E-mail:yzg@medmail.com.cn
乳腺炎症性疾病是乳腺外科常见且重要的临床问题,通常可分为哺乳期乳腺炎(puerperal mastitis)和非哺乳期乳腺炎(non-puerperal mastitis,NPM)。哺乳期乳腺炎多发生于产后3~4周,发病率为3%~33%,是导致母乳喂养中断的重要原因之一,其管理直接关系母婴健康结局[1]。NPM是一组发生于女性非哺乳期、病因尚未明确的乳腺良性炎症性疾病,主要病理类型包括导管周围乳腺炎(periductal mastitis,PDM)和肉芽肿性小叶乳腺炎(granulomatous lobular mastitis,GLM),其典型表现为乳腺肿块、乳腺脓肿,病程后期可出现瘘管、窦道或溃疡,迁延不愈,自然病程通常为9~12个月,并具有较高复发率。鉴于乳腺炎症性疾病目前缺乏标准化的治疗方案,为帮助临床医师选择合理的诊治策略,中华医学会外科学分会乳腺外科学组在《非哺乳期乳腺炎诊治临床实践指南(2021版)》基础上,通过系统文献查阅与专家讨论明确关键临床问题,并参照推荐意见分级的评估、制定与评价(GRADE)系统对证据进行评价,制定《乳腺炎症性疾病诊治临床实践指南(2025版)》,旨在为乳腺专科医师提供科学、可行的临床参考依据。
1 |证据等级及推荐强度
1.1 证据等级 本指南证据等级参考GRADE系统,并结合中国临床研究的实际情况,将证据等级分为Ⅰ、Ⅱ、Ⅲ、Ⅳ四类,以量化反映编写专家对证据可靠性的评价。基于指南在我国临床实践中的可及性,专家组优先纳入Ⅰ类和Ⅱ类证据(表1)。

1.2 推荐强度:设立A级和B级推荐(A级≥90%同意推荐;B级≥80%,<90%同意推荐)。
2 |应用对象
本指南适用于中国乳腺疾病专业相关的临床医师。
3 |推荐意见
乳腺炎症性疾病诊治的循证医学证据相对匮乏。本指南主要基于既有研究结果,并参考GRADE系统对证据质量与推荐强度进行分级,对哺乳期乳腺炎及非哺乳期乳腺炎的诊断策略、活检方式、病理分类、治疗方案以及乳腺脓肿的处理等临床问题提出规范化建议。
3.1 哺乳期乳腺炎诊治推荐意见
3.1.1 哺乳期乳腺炎诊断 哺乳期乳腺炎以乳房疼痛、局部红肿及发热为主要表现,可伴发全身症状,如发热、寒战、乏力及肌肉酸痛等。诊断主要依赖病史及典型临床表现。乳腺超声并非常规推荐,但在鉴别乳腺脓肿、评估病变范围或遇到标准治疗效果欠佳及非典型病例时,可发挥重要价值。对必要病例可在超声引导下行空芯针穿刺活检,以进一步排除特殊炎症性疾病或肿瘤[2]。哺乳期乳腺炎诊断方法推荐意见见表2。

3.1.2 哺乳期乳腺炎治疗 哺乳期乳腺炎治疗目标包括缓解疼痛、维持母乳喂养、控制感染与预防并发症。持续哺乳或规律排乳对于治疗和预防均具有关键意义。支持治疗可选择非甾体抗炎药如布洛芬或对乙酰氨基酚,以缓解疼痛及退热;哺乳后局部冷敷亦可减轻胀痛,但相关证据质量有限[3-5]。若症状持续24~48 h未缓解或考虑合并细菌感染,建议尽早应用经验性抗生素治疗。由于金黄色葡萄球菌仍为最常见致病菌,可首先选择青霉素类或第一、二代头孢菌素;对青霉素过敏者可选择大环内酯类。在抗生素应用前建议进行细菌培养及药敏试验,并根据药敏结果调整用药方案。研究结果表明,针对哺乳期母亲的心理支持及规范哺乳技巧指导可降低乳腺炎发生率[6]。哺乳期乳腺炎治疗方法推荐意见见表3。

3.2 非哺乳期乳腺炎推荐意见
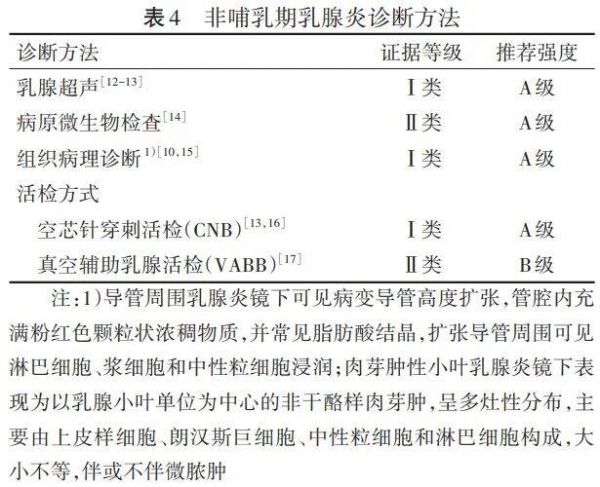
3.2.1 非哺乳期乳腺炎诊断 非哺乳期乳腺炎(NPM)诊断需结合临床表现、辅助检查及组织病理学综合判断。在排除乳腺结核及其他特异性肉芽肿性病变后方可确诊。专家组推荐乳腺超声作为首选影像学检查,以用于评估病灶性质及脓肿范围[10]。乳腺X射线摄影的诊断价值有限。磁共振成像虽具有较高特异性,弥散加权成像(DWI)有助于PDM与GLM鉴别[11],但证据有限,本指南专家组不推荐将MRI作为常规检查方式。鉴于PDM与GLM临床表现相似,治疗方案及预后差异明显,本指南专家组强调病理分类的重要性。组织病理学的获取方式以空芯针穿刺活检为首选;对于已切开引流的病人也可取脓腔壁组织活检。由于细针抽吸活检取材量有限,本指南专家组不推荐其作为NPM的常规病理评估方式。非哺乳期乳腺炎诊断方法推荐意见见表4。
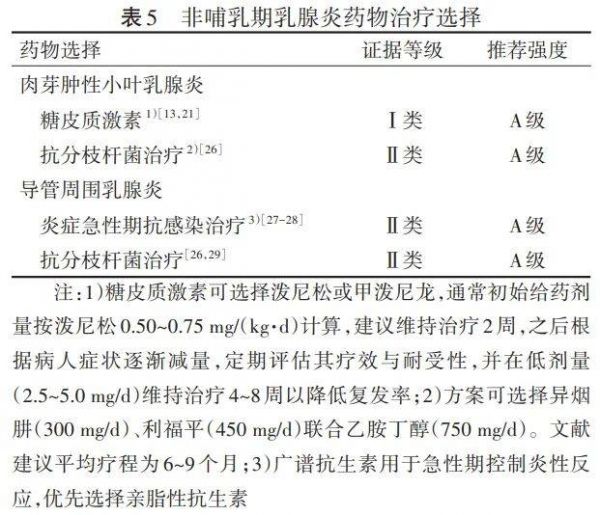
3.2.2 非哺乳期乳腺炎药物治疗 Meta分析结果提示药物治疗与手术治疗GLM的复发率相近,但药物治疗创伤更小[18]。因此,本指南专家组建议肿块型GLM优先选择糖皮质激素治疗。回顾性研究结果显示,口服糖皮质激素用于GLM的有效率为72.0%~86.0%[19-20];国内前瞻性队列研究报道总体应答率为80.7%,复发率为33.3%[21]。专家组认为糖皮质激素剂量与疗程需个体化,强调缓慢减量、低剂量维持及不良反应监测。病灶内局部注射糖皮质激素仍需更多标准化研究,以明确最佳制剂、剂量及频率[22-23]。对激素治疗无效或不耐受者,可考虑抗分枝杆菌治疗,必要时行肿物切除或区段切除术。手术治疗能提供明确病理诊断并有效切除病灶,研究报道有效率为79.0%~91.7%,复发率为1.0%~50.0%[24-25]。然而,手术风险包括切口愈合延迟、外观受损、乳瘘、乳头内陷、皮瓣坏死及感染等。甲氨蝶呤、硫唑嘌呤等免疫抑制治疗方案证据不足,专家组暂不提出推荐意见。对病理检查结果确诊PDM的病人,前瞻性临床试验结果显示利福平、异烟肼及乙胺丁醇联合方案的有效率达91.7%,完全缓解率为78.5%[26]。鉴于病原学证据匮乏,本指南专家组建议留取标本进行镜检及细菌培养,有条件者可进行核酸测序以明确病原菌。PDM手术治疗方案需依据病程及病变类型制定,单纯乳房切除术应慎重选择。非哺乳期乳腺炎药物治疗选择推荐意见见表5。
3.3 乳腺脓肿引流方式推荐意见 哺乳期及非哺乳期乳腺炎均可发展为乳腺脓肿。脓肿引流是基本治疗原则。超声引导下穿刺引流及切开引流均能有效清除脓液。Meta分析结果显示,与切开引流相比,细针穿刺引流的治愈率及复发率相似,但愈合时间更短、乳瘘发生率更低,外观满意度更高[30]。因此,本指南专家组建议对于<3.0 cm的单房脓肿可优先选择超声引导下穿刺引流;>3.0 cm、多房脓肿或反复穿刺无效者应行切开引流术。乳腺脓肿引流方式推荐意见见表6。


参考文献
(在框内滑动手指即可浏览)
[1] World Health Organization. Mastitis: causes and management[M]. Geneva: World Health Organization, 2000: 1-45.
[6] Kvist LJ,Hall-Lord ML,Rydhstroem H,et al.A randomised-controlled trial in Sweden of acupuncture and care interventions for the relief of inflammatory symptoms of the breast during lactation[J].Midwifery,2007,23(2):184-195.DOI:10.1016/j.midw. 2006.02.003.
[8] BMJ Publishing Group. Mastitis and breast abscess[EB/OL]. London: BMJ Publishing Group, 2024[2025-09-05]. https://bestpractice.bmj.com/topics/en-us/1084.
[10] Shanbhag NM,Ameri MA,Shanbhag SN,et al.Diagnostic challenges and insights into granulomatous mastitis: A systematic review[J].Cureus,2024,16(12):e75733.DOI:10.7759/cureus.75733.
[12] American College of Obstetricians and Gynecologists. Nonmalignant conditions of the breast. ACOG Technical Bulletin Number 156--June 1991[J]. Int J Gynaecol Obstet, 1992, 39(1): 53-58. DOI: 10.1016/0020-7292(92)90780-m.
[16] Verkooijen HM,Peeters PH,Buskens E,et al.Diagnostic accuracy of large-core needle biopsy for nonpalpable breast disease: a meta-analysis[J].Br J Cancer,2000,82(5):1017-1021.DOI:10.1054/bjoc.1999.1036.
[19] Aghajanzadeh M,Hassanzadeh R,Alizadeh Sefat S,et al.Granulomatous mastitis: Presentations, diagnosis, treatment and outcome in 206 patients from the north of Iran[J].Breast,2015,24(4):456-460.DOI:10.1016/j.breast.2015.04.003.
[20] Uysal E,Soran A,Granulomatous SE.Factors related to recurrence of idiopathic granulomatous mastitis: what do we learn from a multicentre study?[J].ANZ J Surg,2018,88(6):635-639.DOI:10.1111/ans.14115.
[21] Tan QW,Zhang YN,Jia YP,et al.Methylprednisolone for idiopathic granulomatous mastitis: a prospective observational cohort study[J].Gland Surg,2022,11(9):1538-1545.DOI:10.21037/gs-22-484.
[25] Hur SM,Cho DH,Lee SK,et al.Experience of treatment of patients with granulomatous lobular mastitis[J].J Korean Surg Soc,2013,85(1):1-6.DOI:10.4174/jkss.2013.85.1.1.返回搜狐,查看更多






